HIV伝播のメカニズム Mechanisms of
HIV Transmission
性交渉によるHIV感染
- •世界全体では、HIV伝播のほとんどが性的接触によるものである
- •感染リスクは血漿中ウイルス量と受け手側のパートナーであることに関連する
- •性感染症(STI)は粘膜損傷を引き起こし、HIV感染のリスクを高める
- •世界全体では、若年男性よりも若年女性におけるHIV感染症の有病率が高い
- •ウイルス学的抑制が性交渉によるHIV伝播を抑制するための鍵となる
- •ほとんどの研究においてHIV感染予防のための曝露前感染予防薬が有効なことが示されている
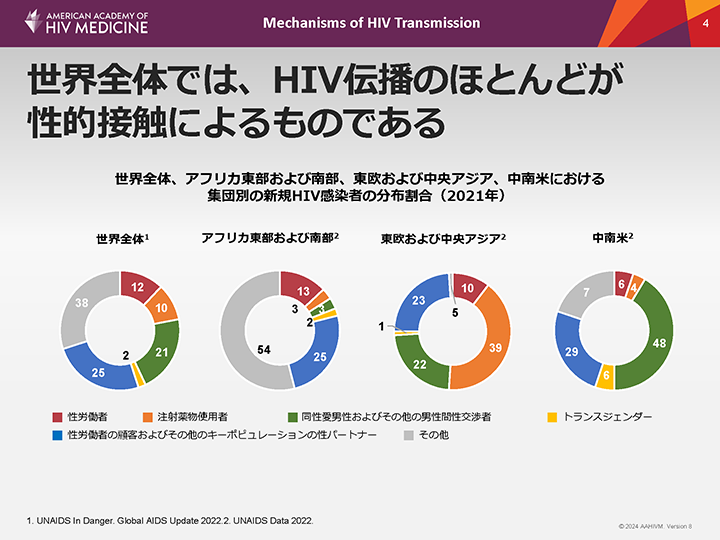
世界全体では、HIV伝播のほとんどが性的接触によるものである
HIVの伝播は、現在も主に性的接触によるものである。このグラフは、9つの地域における伝播リスク(集団別の新規HIV感染者の割合)のうちの3つについて示したものである。
2021年も世界全体の年間新規HIV感染者数は、徐々に減少し続けていた。全年齢の年間新規感染者数は、2010年の210万人(170万~270万人)から2021年には150万人(110万~200万人)に減少している。
カリブ海地域やアフリカ西部・中部などの地域では、新規感染者数の減少が期待されている。しかし、この進展は、他の地域で減少がみられていないことによって相殺されている。2015年以降、世界38ヵ国ではHIV感染者数が増加している。東欧、中央アジア、中東、北アフリカ、中南米では、いずれの地域においてもここ10年間で感染者数が増加している。マレーシアやフィリピンは、感染が拡大している国である。
2021年、世界全体では、新規感染者の21%が同性愛男性およびその他の男性間性交渉者、10%が注射薬物使用者、12%が性労働者(性別は問わない)であった。
参考文献
- UNAIDS. IN DANGER: UNAIDS Global AIDS Update 2022. Geneva: Joint United Nations Programme on HIV/ AIDS; 2022. Available at: https://www.unaids.org/sites/default/files/media_asset/2022-global-aids-update_en.pdf. Accessed January 29, 2023.
- UNAIDS DATA 2022. Available at: https://www.unaids.org/sites/default/files/media_asset/data-book-2022_en.pdf. Accessed January 29, 2023.
- UNAIDS. Data 2020. Available at https://www.unaids.org/sites/default/files/media_asset/2020_aids-data-book_en.pdf. Accessed May 13, 2021.
感染リスクは血漿中ウイルス量と受け手側のパートナーであることに関連する
HIV感染者の精液や膣分泌液中では、HIVが容易に検出される。
高い血漿中ウイルス量と精液・膣分泌液中のウイルス量との間には強い相関がある。そのため、ウイルス量が非常に多い急性感染期の患者は、ウイルス伝播のリスクが最も高い。しかし、男性および女性の最大20%では、血漿中のウイルス量が検出限界未満であるにもかかわらず性殖管にHIVが認められ、一致しない場合もある。肛門性交の際、HIVは血液、精液およびカウパー腺液中に認められる。
コンドームを用いない肛門性交は、挿入側または受け手側のパートナーのいずれにおいても、感染につながる可能性がある非常にリスクの高い行動であると考えられている。しかし、感染するリスクが最も高いのは、肛門性交の受け手側(RAI)である。これは、単層円柱上皮からなる直腸の粘膜上皮は損傷を受けやすく、ウイルスが直腸粘膜を通過して侵入できるようになるためと考えられる。また、HIVは尿道、角化扁平上皮に覆われていない包皮粘膜、または陰茎にできた切り傷、擦り傷、潰瘍などを通して陰茎に侵入する可能性があるため、挿入側のパートナーも大きなリスクにさらされる。
男性の包皮環状切除は、HIV感染のリスクを大幅に減らすことが示されているが、伝播リスクを減らすことは示されていない。
参考文献
- Dosekun O, Fox J. An overview of the relative risks of different sexual behaviours on HIV transmission. Curr Opin HIV AIDS. 2010;5:291-297.
性感染症(STI)は粘膜損傷を引き起こし、HIV感染のリスクを高める1,2
HIV伝播においてSTIの役割は非常に大きい。陰部潰瘍性疾患(梅毒、軟性下疳、単純ヘルペスウイルス感染症)および粘膜炎症を引き起こす疾患(淋病、クラミジア症など)は、HIV伝播を増加させることが示されている。これは、感染性と感受性の両方が増加することによる可能性が最も高い。STIに関連するHIV排出の増加と、感染の可能性があるパートナーの粘膜損傷による標的細胞の活性化がHIV伝播において重要な役割を果たす。
STIの早期診断と治療は、特に高リスク集団において、概してHIV感染率を大幅に減少させる可能性がある。
参考文献
- Peterman TA, Newman, DR, Maddox L, Schmitt K, Shiver S. High Risk for HIV following syphilis diagnosis among men in Florida , 2000-2011. Pub Health Rep. 2014;129:164-169.
- Pathela P, Braunstein SL, Blank S, Schillinger JA. HIV incidence among men with and those without sexually transmitted rectal infections: estimates from matching against an HIV case registry. Clin Infect Dis. 2013;57:1203-1209.
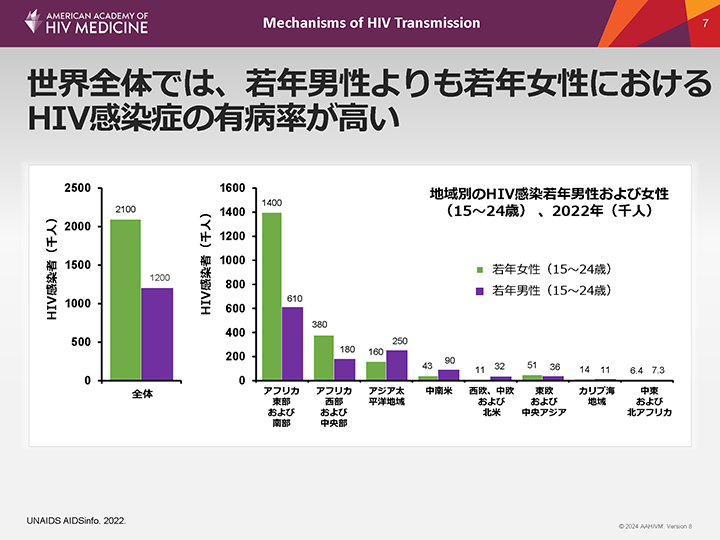
世界全体では、若年男性よりも若年女性におけるHIV感染症の有病率が高い
世界的に見ると、エイズのまん延は、妊娠可能年齢の女性における新規感染によって引き起こされている1。
コンドームを用いない性交(膣性交)では、パートナー双方にHIV感染のリスクがあるが、女性がHIV感染男性から感染するリスクの方が、男性がHIV感染女性から感染するリスクより高い。前述したように、HIVは感染者の血液、精液およびカウパー腺液中に存在する。
HIVが比較的よく保護されている膣粘膜からどのように体内に侵入するのかについては、まだ完全には解明されていない。男性が異性間の膣性交または肛門性交によってHIV感染するリスクはより低いものの、膣分泌液中にはHIVが大量に存在しており、陰茎での感染の可能性がある解剖学的部位は、前述した肛門性交の場合と同様である2。
参考文献
- UNAIDS AIDSinfo. 2022. Available at: aidsinfo.unaids.org/. Accessed January 29, 2023.
- Dosekun O, Fox J. An overview of the relative risks of different sexual behaviours on HIV transmission. Curr Opin HIV AIDS. 2010;5:291-297.
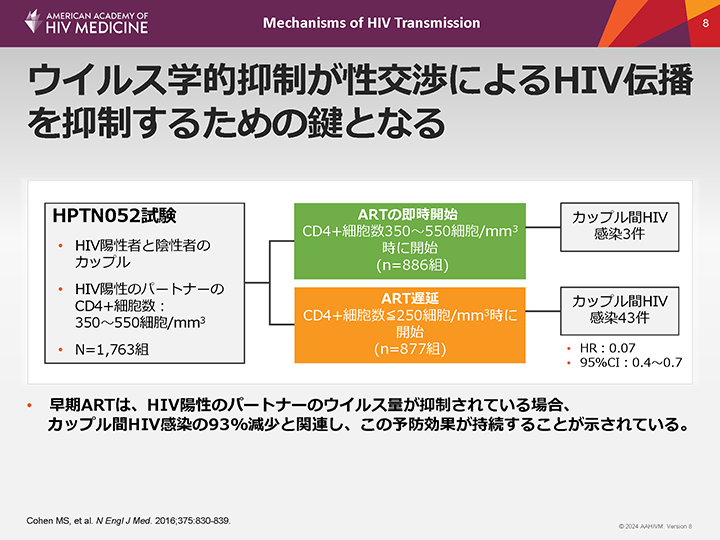
ウイルス学的抑制が性交渉によるHIV伝播を抑制するための鍵となる
ウイルスの複製を抑制し、精液・膣分泌液中のウイルス量を抑制することは、HIV感染を予防するための理にかなったアプローチである。
最近、HIV陽性者と陰性者のカップルでは、HIV陽性のパートナーが抗レトロウイルス療法(ART)を受けてウイルス量が抑制されている場合、性交渉によるHIV伝播が劇的に減少することが示されている。HPTN052試験では、HIV陽性の男性および女性が早期にARTを開始することで、HIV陰性の性的パートナーへの伝播(カップル間感染)のリスクが低くなることが示された。この試験の最終結果では、HIV陽性のパートナーがARTを受けてウイルス量が抑制されていた場合、カップル間のHIV伝播が全体で93%減少し、この予防効果が持続することが示された。
参考文献
- Cohen MS, Chen YQ, McCauley M, et al. Antiretroviral therapy for the prevention of HIV-1 transmission. N Engl J Med, 2016;375:830-839.
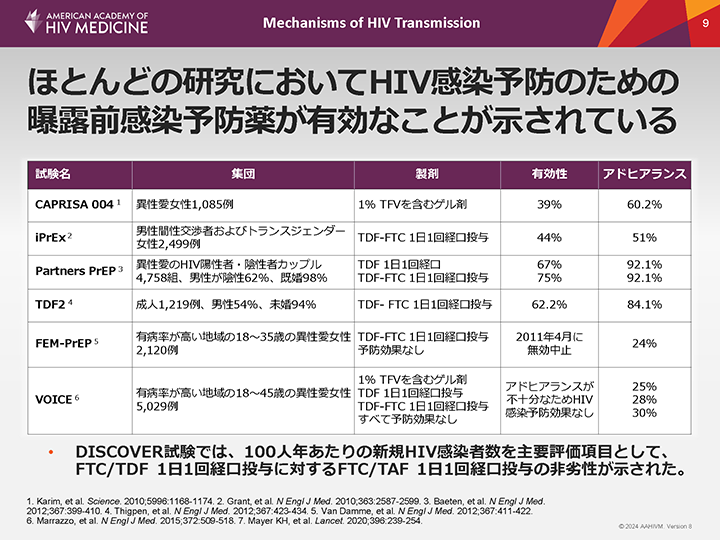
ほとんどの研究においてHIV感染予防のための曝露前感染予防薬が有効なことが示されている
このスライドの表に示すように、ほとんどの研究において曝露前感染予防薬(PrEP)がHIV感染の予防に有効であることが示されている。
このスライドに示されている2件の試験では、有効性が示されていない。特筆すべきは、これらの試験の参加者ではアドヒアランスが低かったことである。現在、米国食品医薬品局(FDA)はPrEPとして3つのレジメンを承認している。そのうち2つは経口剤、もう1つは長時間作用型注射剤である。
FTC/TDF 1日1回経口投与は、性交渉によるHIV感染リスク低減のための安全な性交渉に加え、HIV-1感染症のPrEPとして適応があり、2つ目の経口レジメンであるFTC/TAFは、性交渉によるHIV-1感染のリスク低減のためのPrEPとして適応がある。ただし、PrEPとしてのFTC/TAFの適応は、腟性交の受け手側のリスクがある者は除く。
膣性交の受け手側のリスクがある者に対するFTC/TAFの適応がない理由は、この集団が試験の対象として評価されていないためであることに留意すべきである。
モジュール3で後述するが、第3の選択肢は、2022年に新たに承認された長時間作用型のインテグラーゼ阻害剤(INSTI)の注射剤である(初回注射開始前に経口剤を投与することがある)。
TFV:テノホビル、TDF:テノホビルジソプロキシルフマル酸塩、FTC:エムトリシタビン、TAF:テノホビルアラフェナミドフマル酸塩
参考文献
- Karim QA, Karim SA, Frohlich JA, et al. (2010). Effectiveness and safety of tenofovir gel, an antiretroviral microbicide, for the prevention of HIV infection in women. Science. 329(5996):1168-1174.
- Grant RM, et al. (2010). Preexposure chemoprophylaxis for HIV prevention in men who have sex with men. N Engl J Med. 363(27):2587-2599.
- Baeten JM, et al. (2012). Antiretroviral prophylaxis for HIV prevention in heterosexual men and women. N Engl J Med. 367(5):399-410.
- Thigpen MC, et al. (2012). Antiretroviral preexposure prophylaxis for heterosexual HIV transmission in Botswana. N Engl J Med, 367(5):423-434.
- Van Damme L, et al. (2012). Preexposure prophylaxis for HIV infection among African women. N Engl J Med. 367(5):411-422.
- Marrazzo JM, Richardson BA, Gomez K, et al. (2015). Tenofovir-based preexposure prophylaxis for HIV infection among African women. N Engl J Med. 372(6):509-518.
- Emtricitabine/tenofovir DF PI.
- Tenofovir AF/emtricitabine PI.
- Mayer KH, Molina JM, Thompson MA, et al. Emtricitabine and tenofovir alafenamide vs emtricitabine and tenofovir disoproxil fumarate for HIV pre-exposure prophylaxis (DISCOVER): primary results from a randomised, double-blind, multicentre, active-controlled, phase 3, non-inferiority trial. Lancet. 2020;396:239-254.