HIV伝播のメカニズム Mechanisms of
HIV Transmission
医療現場における伝播
医療現場におけるHIV感染のリスクは比較的低い
職業的曝露によるHIV感染のリスクは比較的低いが、さまざまな状況で発生している。
医療現場では、針刺しやその他の鋭利な器具による切創が比較的よくみられる。しかし、先進国では、HIV陽性血液への曝露を伴うケースはそのごく一部である。HIV感染率が高い地域、例えばサハラ以南のアフリカなどでは、このリスクが大幅に上昇しており、伝播の可能性も上昇する。
HIV伝播の可能性を伴うその他の医療処置には、血管アクセス用カニューレやイントロデューサー、縫合針、メス、その他の鋭利な器具や切開・切除用の器具の使用などがある。
HIV陽性血液で汚染された太い中空針で穿刺した場合のHIV伝播リスクは、0.3%と推定されている。HIV感染者の体液と正常な皮膚との接触によるHIV伝播のリスクはほとんどない。しかし、皮膚損傷があり、皮膚面への曝露や粘膜への曝露の場合は、伝播リスクが高くなる。粘膜曝露の場合の伝播リスクは最大約0.09%と推定されている。
血液に加え、他の体液も潜在的に感染性があると考えられている。これには、脳脊髄液、滑液、羊水、胸膜液、腹水、心膜液などが含まれる。重要なのは、尿、便、唾液に感染性がないと考えられていることである。
精液および腟や子宮頸部からの分泌物には遊離ウイルスとHIV感染細胞の両方が含まれていることが示されており、感染性があると考えるべきである。
伝播の可能性に影響を与える要因がいくつかあることに留意すべきである。急性HIV感染症の患者またはその疑いのある患者、およびウイルス血症が抑制されていないHIV感染症が進行した段階の患者など、血液やその他の体液中のウイルス量が多い場合は、伝播リスクが高くなると考えられる。
参考文献
- Centers for Disease Control. Updated Guidelines for the Management of Occupational Exposures to HIV and Recommendations for Postexposure Prophylaxis. May 23, 2018. Available at: https://stacks.cdc.gov/view/cdc/20711. Accessed January 29, 2023.
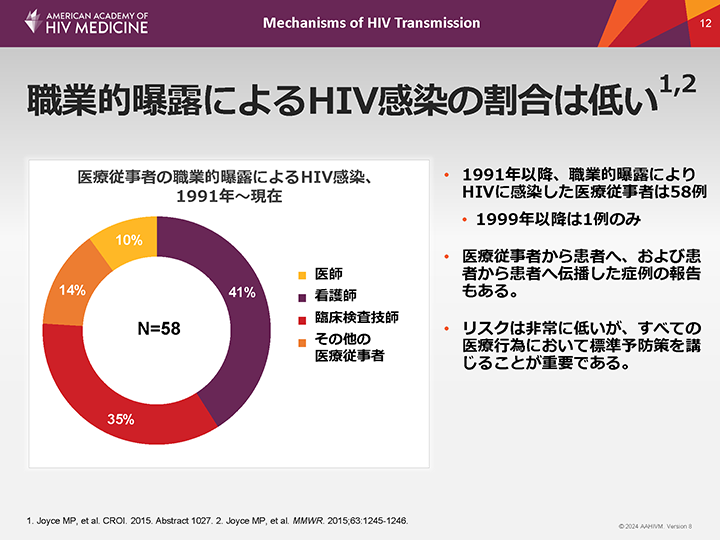
職業的曝露によるHIV感染の割合は低い1,2
2015年に米国疾病予防管理センター(CDC)は、1991年以降に医療従事者の職業的曝露による感染として報告されたすべてのHIV感染例を調査した(米国に限定)1,2。
1991年以降、職業的曝露による感染として確認されたHIV感染例が計58例報告されている。その大半は看護師(41%)であり、次いで臨床検査技師(35%)、医師(10%)、その他の医療従事者(14%)であった。
1999年以降、職業的曝露によるHIV感染の事例は1例のみ(2008年に高力価HIVの培養実験中に針刺し事故を起こした臨床検査技師)である。
一般的ではないが、日常診療や歯科治療中に医療従事者から患者へ伝播した事例が数件報告されており、これは不十分な感染予防対策が原因であると報告されている。
さらに、頻度は低下してきているが、患者から患者へ伝播した事例も報告されており、そのほとんどが汚染された器具や注射器の使用によるものであった。すべての医療行為および受診の際には、標準予防策を講じることが非常に重要である。
参考文献
- Joyce MP, Kuhar D, Brooks JT. Occupationally acquired HIV infection by healthcare personnel-United States, 1985-2013. Program and abstracts of the 2015 Conference on Retroviruses and Opportunistic Infections; February 23-26, 2015; Seattle, Washington. Abstract 1027.
- Joyce MP, Kuhar D, Brooks JT. Notes from the field: occupationally acquired HIV infection among healthcare workers - United States, 1985-2013. MMWR Morb Mortal Wkly Rep. 2015;63:1245-1246.
- Joyce MP, et al. CROI. 2015. Abstract 1027.
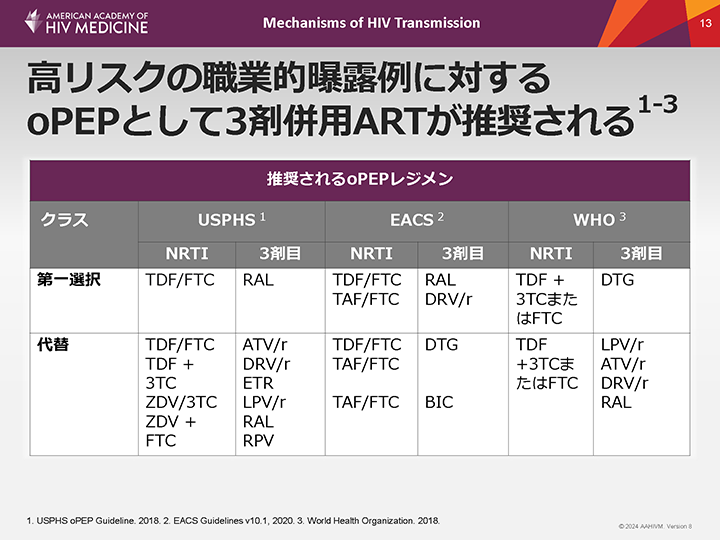
高リスクの職業的曝露例に対するoPEPとして3剤併用ARTが推奨される1-3
HIV伝播のリスクを特定できる場合、曝露後感染予防薬(PEP)として抗ウイルス薬を服用するための特定のガイドラインがある1。
職業的曝露の場合、PEPにより感染リスクを80%近く低減できると推定されているため、緊急の医学的評価を行い、曝露後2~4時間以内にPEPを開始することが望ましい。PEPは、曝露後72時間以内に開始する必要がある。可能であれば曝露源を特定し、その治療歴や過去のHIV薬剤耐性検査の結果を基に個別化したPEPを実施する。当初、PEPの使用は、HIVへの曝露を受けた医療従事者に対してのみ承認されていたが、非職業的曝露(nPEP)にも拡大されている。PEPの推奨服用期間は28日間である。しかし、これらの薬剤は、期間終了までの服用を困難にする重篤な副作用を引き起こす場合がある。CDCは、HIVへの曝露が判明している場合のみPEPを考慮すべきであると推奨している。最も重要なことは、PEPの有効性は投与開始のタイミングに左右されることを示す強力な動物モデルのデータに基づき、HIV検査の結果を待たずに経験的投与を開始すべきであり、検査が陰性であればその後中止すべきである。
米国公衆衛生局(USPHS)は、抗HIV薬3剤(またはそれ以上)を含むレジメンを推奨しており、現在ではHIVへの職業的曝露すべてに対してルーチンとして推奨している1。USPHSおよび欧州エイズ臨床学会(EACS)のガイドラインでは、最初の第一選択PEPレジメンとして、投与が容易でHIV感染症に対する効果が証明されており、忍容性も良好であるテノホビル/エムトリシタビンとラルテグラビルの併用が推奨されている1,2。世界保健機関(WHO)のガイドラインでは、第一選択レジメンとしてテノホビル/ラミブジンまたはエムトリシタビンとドルテグラビルを併用するレジメンが推奨されている3。
ジドブジンは副作用のため、現在第一選択PEPレジメンとしては推奨されていない。
3TC:ラミブジン、ATV/r:リトナビルでブーストしたアタザナビル、cobi:コビシスタット、DRV/b:ブーストしたダルナビル、DRV/r:リトナビルでブーストしたダルナビル、ETR:エトラビリン、EVG:エルビテグラビル、FTC:エムトリシタビン、HBV:B型肝炎ウイルス、HCV:C型肝炎ウイルス、LPV/r:リトナビルでブーストしたロピナビル、RAL:ラルテグラビル、RPV:リルピビリン、TDF:テノホビルジソプロキシルフマル酸塩、ZDV:ジドブジン、oPEP(occupational Post-Exposure Prophylaxis):職業的曝露後予防内服
参考文献
- Centers for Disease Control and Prevention. Updated U.S. Public Health Service guidelines for the management of occupational exposures to HIV and recommendations for postexposure prophylaxis. May 23, 2018. Available at: https://stacks.cdc.gov/view/cdc/20711. Accessed January 29, 2023.
- European AIDS Clinical Society Guidelines Version 11.1, October, 2022. Available https://eacs.sanfordguide.com/art/post-exposure-prophylaxis. Accessed January 29, 2023.
- World Health Organization. Updated recommendations on first-line and second-line antiretroviral regimens and post-exposure prophylaxis and recommendations on early infant diagnosis of HIV: interim guidelines. Supplement to the 2016 consolidated guidelines on the use of antiretroviral drugs for treating and preventing HIV infection. Geneva: World Health Organization; 2018 (WHO/CDS/HIV/18.51). License: CC BY-NC-SA 3.0 IGO. Available at: https://apps.who.int/iris/bitstream/handle/10665/277395/WHO-CDS-HIV-18.51-eng.pdf. Accessed January 29, 2023.